УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА
ХРОНИЧЕСКОГО ПАНКРЕАТИТА
Бабаев А.А., Суханевич А.В., Кукушкин А.В., Федоров И.В.
Ивановская государственная медицинская академия
Кафедра хирургических болезней лечебного факультета
РЕЗЮМЕ
Цель работы состояла в изучении ультразвуковых признаков хронического панкреатита при обследовании 87 больных. Возраст пациентов составлял от 36 до 71 лет. Среди них было 55 мужчин и 32 женщины. Приведены данные о размерах поджелудочной железы при хроническом панкреатите и частоте кальцифицирующих форм (16 случаев). Подчеркнута высокая информативность ультразвукового исследования при панкреатических псевдокистах (20) и вторичной внепеченочной портальной гипертензии на почве тромбоза спленопортального русла (19). Описана ультразвуковая картина хронического панкреатита с преимущественным поражением головки поджелудочной железы (7). Результаты инструментального обследования впоследствии верифицированы интраоперационно (37) и при чрескожных вмешательствах с цитологическим контролем содержимого панкреатических псевдокист (6).
Ключевые слова: хронический панкреатит, ультразвуковое исследование, панкреатические псевдокисты, вторичная внепеченочная портальная гипертензия, кальцифицирующий панкреатит, хронический панкреатит с преимущественным поражением головки поджелудочной железы.
ВВЕДЕНИЕ
Проблемы диагностики и лечения хронического панкреатита (ХП) продолжают оставаться в центре внимания клиницистов. Увеличивается заболеваемость ХП, который в ряде случаев приводит к осложнениям, требующим применения интервенционных и хирургических вмешательств [3, 4, 8]. Поэтому обследование больных ХП должно обеспечить установление точного диагноза, позволяющего своевременно выбрать адекватную тактику лечения [2, 6, 9]. В настоящее время одним из информативных методов обследования поджелудочной железы (ПЖ) и смежных с ней органов является ультразвуковое исследование (УЗИ) [1, 5, 7, 10, 11]. Метод отличает безопасность, неинвазивность, возможность применения в динамике, графическая регистрация полученных данных, общедоступность.
Цель работы состояла в изучении УЗ-признаков, присущих ХП, и сопоставлении данных УЗИ с результатами интраоперационной диагностики для оценки информативности метода.
МЕТОДЫ
Обследовано 87 больных с диагнозом ХП. Возраст пациентов составлял от 36 до 71 лет. Среди них было 55 мужчин и 32 женщины. Ультразвуковой контроль в В-режиме осуществляли аппаратами Sonoace 4800 (South Korea) или RT-х200 (USA) с использованием датчиков электронного сканирования 3,5 МГц.
Большое значение для полноценного обследования имеет предшествующая ему подготовка. Для этого мы рекомендовали больному за три дня до исследования исключить из питания молоко и молочные продукты, ржаной хлеб, фрукты и фруктовые соки, капусту, бобовые. Для уменьшения метеоризма целесообразен также прием ферментативных препаратов: панзинорма, фестала, мезима (по 1 табл. 3 раза в день), активированного угля (по 2 г 3 раза в день) или настоя ромашки по 0,5 стакана 3 раза в день. Больного обследовали натощак.
Исследование больных проводили в положении лежа на спине, левом и правом боку. Датчик размещали в эпигастральной области, правом и левом подреберьях.
Во всех случаях проводили исследование не только ПЖ, но и печени, селезенки, желчного пузыря, а также сосудов систем воротной и нижней полой вен. При этом изучались форма, размеры, структура печени и селезенки, констатировалось наличие или отсутствие жидкости в брюшной полости. Нижняя полая и печеночные вены изучали из подреберья, а также в косых межреберных проекциях. Селезеночная вена хорошо визуализируется из области левого подреберья.
РЕЗУЛЬТАТЫ
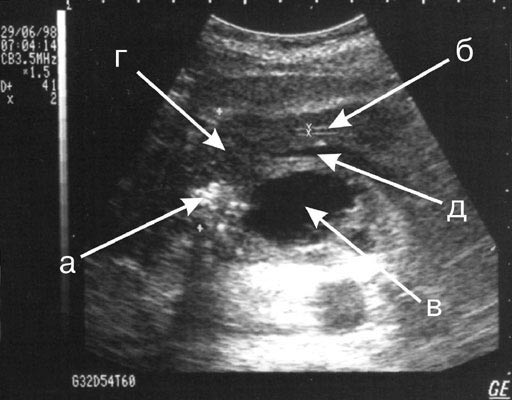
Для проведения полноценного обследования ПЖ необходимо знание анатомических ориентиров, основным из которых мы считаем селезеночную вену. Она проходит по задней поверхности тела ПЖ, визуализируется в виде эхо-прозрачной серповидной полоски (Рис. 1, д) и определяет оптимальную плоскость сканирования.
При оценке УЗ-картины ПЖ обращали внимание на размеры органа, его контуры, структуру и плотность ткани, а также наличие кальциноза, вирсунголитиаза, очаговых образований. Полученные нами данные о размерах ПЖ приведены в табл. 1.
Таблица 1.
| Передне-задний размер поджелудочной железы(мм), n = 87 |
| Головка |
Тело |
Хвост |
| 24,8±3,7 |
17,6±2,6 |
15,3±2,0 |
Размер ПЖ при ХП может изменяться в зависимости от стадии и фазы заболевания. Увеличение железы обусловлено обострением панкреатита, а уменьшение ее Ц прогрессирующим фиброзом. В большинстве наблюдений подобные трансформации имели равномерный характер, но в 7 случаях определялось локальное увеличение головки более 4 см.
Контур железы при ХП может быть неровным за счет за счет втяжений и выпуклостей, обусловленных альтеративно-воспалительным процессом. Следует учитывать давность заболевания, т.к. в начальных стадиях развития ХП контуры ПЖ четкие, ровные и железа имеет обычную форму.
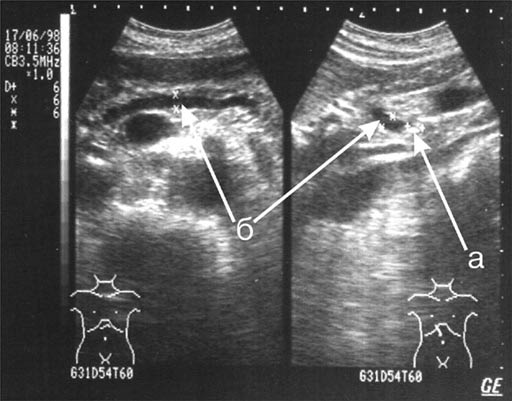
Акустическая картина структуры ПЖ отличалась гетерогенностью. Определялось чередование участков сниженной, нормальной и повышенной эхо-плотности. При длительном течении ХП появляется все больше участков с усиленной эхо-плотностью и железа становится "белой". Кальцификация ПЖ косвенно свидетельствует о тяжести и длительности ХП. Кальцифицирующий панкреатит встречается в двух формах Ц кальциноза паренхимы и вирсунголитиаза. Кальцинаты в паренхиме выглядят как яркие гиперэхогенные вкрапления, при размерах более 1 мм они дают тонкую акустическую тень (Рис. 1, а). Конкременты в протоке (Рис. 2, а) определяется нечасто и обычно сочетаются с дилатацией Вирсунгианова протока (Рис. 2, б). В наших наблюдениях кальцифицирующие формы ХП встретились у 16 больных.
Большое внимание мы уделяем визуализации панкреатического протока, т.к. по его диаметру можно судить о наличии или отсутствии протоковой гипертензии. Следует отметить, что даже нерасширенный панкреатический проток (Рис. 1, б; Рис. 4, г) удалось визуализировать при всех обследованиях. Его диаметр не превышал 2 мм. Пациенты с обструктивным ХП (объединяет формы, связанные с нарушением оттока панкреатического секрета) и расширением протока подлежат дальнейшему обследованию (КТ, ЭРПХГ и др.) для уточнения причины обструкции. Визуализировать же дилатированный проток не представляло трудности у 13 лиц. При анализе ультразвуковой картины, на которой определялись очаговые образования, мы придерживались следующих диагностических критериев:
1) контур патологического образования (четкий или нечеткий); 2) форма образования (округлая, овальная, полициклическая, неправильная и др.); 3) структура образования (гомогенная, гетерогенная); 4) эхогенность образования (изо-, гипо-, гипер-); 5) наличие капсулы и симметричность ее толщины; 6) наличие деформации структурного рисунка железы вокруг патологического очага; 7) интенсивность поглощения УЗ-волны после прохождения заднего края образования.
Наиболее частым очаговым образованием, осложняющим течение ХП, является панкреатическая псевдокиста (ППК). Основным эхографическим признаком ее является наличие эхонегативного образования с четким контуром и эхопозитивной стенкой (Рис. 1, в). Размеры ППК у 20 пациентов варьировали от 5 до 13 см. В 2 наблюдениях отмечена интрапанкреатическая локализация ППК. Признаком нагноения ППК являются нестабильные участки в очаге, слабо отражающие УЗ-сигнал (2 случая). Время выполнения и объем хирургического вмешательства зависит от сформированности ППК (т.е. толщины ее стенки), оценка которой обязательна. Следует сказать о том, что у 3 пациентов при затруднениях в определении органной принадлежности кисты (хвост ПЖ, левые надпочечник или почка) мы выполнили компьютерную томографию (КТ). При этом в 2 случаях диагноз ППК исключен. Опыта дифференциальной диагностики ППК и кистозных опухолей мы не имеем.
 |
|
Рис. 1. Эхограмма хронического панкреатита с преимущественным поражением головки поджелудочной железы:
а) кальцинаты в головке ПЖ;
б) нерасширенный Вирсунгианов проток;
в) псевдокиста ПЖ;
г) увеличеннная головка ПЖ;
д) селезеночная вена;
|
 |
|
Рис. 2. Эхограмма хронического кальцифицирующего панкреатита:
а) вирсунголитиаз;
б) расширенный Вирсунгианов проток;
|
ХП с преимущественным поражением головки выделяем в отдельную клинико-морфологическую форму из-за особенностей диагностики и хирургического лечения. В отечественной литературе это состояние известно как "головчатый", "индуративный", "псевдотуморозный", "гиперпластический" панкреатит, в иностранной литературе используются термины "cephalic pancreatitis" и "inflammatory mass in the head of pancreas". При УЗИ, кроме увеличения головки более 4 см, отмечаются ее неровные контуры и неоднородная структура из-за включения кальция или наличия псевдокист (Рис 1, г), кисты могут располагаться вне паренхимы ПЖ . Среди 7 пациентов с преимущественным поражением головки ПЖ панкреатическая гипертензия с расширением протока зарегистрирована в 2, а билиарная гипертензия с дилатацией холедоха Ц в 3 наблюдениях. У 2 пациентов имелось одновременное расширение и панкреатического, и общего желчного протоков. В 1 случае провести дифференциальную диагностику между ХП с преимущественным поражением головки и опухолевым ее поражением на основании УЗИ не представилось возможным (головка была увеличенной, с неоднородной структурой и неровным контуром при отсутствии кальцификации и псевдокистоза).
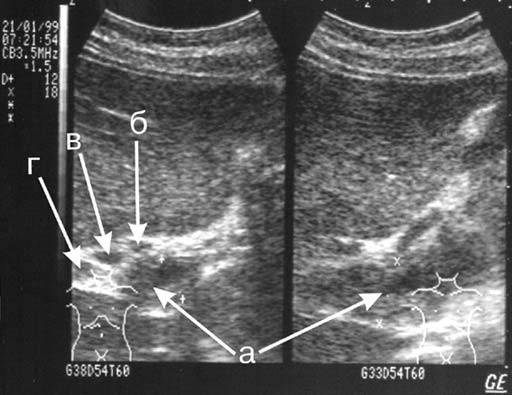
Хронический воспалительный процесс в ПЖ и парапанкреатической клетчатке может приводить к сдавлению, тромбозу воротной вены или её притоков. Нарушение проходимости вен возможно из-за перивенозного лимфаденита и лимфангита, сопутствующих ХП. У некоторых пациентов вторичная внепеченочная портальная гипертензия (ВВПГ) при ХП становится доминирующей патологией, которая определяет хирургическую тактику. При визуализации сосудистых структур гепатопанкреатодуоденальной зоны оценивали длину, форму, размер просвета, анатомическое расположение и индивидуальные особенности соотношения различных сосудов по отношению друг к другу. С высокой степенью достоверности при УЗИ можно выявить тромбоз участка спленопортального русла (Рис. 3, а), а также степень сдавления его измененной ПЖ. Тромбоз в воротной вене диагностирован у 2 лиц (при этом ее диаметр был увеличен свыше 12 мм), а окклюзия или стеноз селезеночной вены — у 17. Во всех 19 случаях выявлена спленомегалия.
Результаты инструментального обследования впоследствии верифицированы интраоперационно (37) и при чрескожных вмешательствах с цитологическим контролем содержимого ППК (6). Имелось одно расхождение: у пациента после панкреатодуоденальной резекции по поводу ХП с преимущественным поражением головки выявлен рак поджелудочной железы.
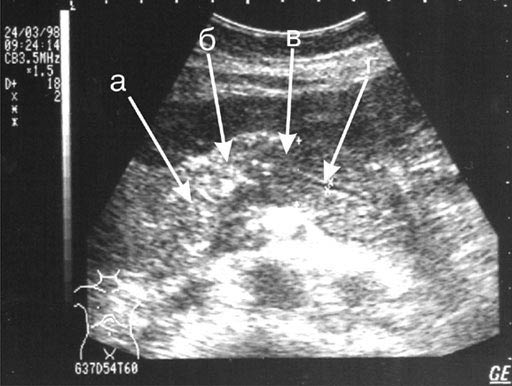
В послеоперационном периоде УЗИ позволяет проследить за динамикой изменений в ПЖ и оценить состояние наложенных панкреатодигестивных анастомозов (Рис. 4, б).
 |
|
Рис. 3. Эхограмма ХП с тромбозом спленопортального русла:
а) тромб (частично реканализированный) в просвете воротной вены;
б) левый печеночный проток;
в) правый печеночный проток;
г) правая ветвь воротной вены;
|
 |
|
Рис. 4. Эхограмма области панкреатоеюноанастомоза через 1 год после панкреатодуоденальной резекции:
а) тонкая кишка;
б) панкреатоеюноанастомоз "конец в бок";
в) резецированная ПЖ;
г) нерасширенный Вирсунгианов проток;
|
ОБСУЖДЕНИЕ
УЗИ, проведенное на начальном этапе комплексного обследования, определяет последующий диагностический алгоритм, что является залогом выбора адекватного метода лечения.
Эхографическая симптоматика ХП достаточно характерна, что позволяет не только уверенно диагностировать эту патологию, но и дифференцировать ее различные формы.
Наши наблюдения свидетельствуют о том, что у большинства больных с ППК проведение УЗИ в динамике является достаточным для решения диагностических и тактических вопросов. КТ имеет преимущество над УЗИ в немногочисленных случаях (большие размеры кистозного образования или локализация его в области левого подреберья), когда необходимо уточнение органной принадлежности кисты.
ХП с преимущественным поражением головки ПЖ, кроме увеличения ее размеров, сопровождается кальцинозом и (или) псевдокистозом паренхимы.
УЗИ является основным методом диагностики тромбоза спленопортального русла и обусловленного им синдрома ВВПГ, который в некоторых случаях ХП становится доминирующей патологией.
Высокая информативность УЗИ при ХП подтверждена данными интраоперационного обследования и при чрескожных вмешательствах с цитологическим контролем содержимого ППК.
ЛИТЕРАТУРА
- Багненко С.Ф. Диагностика и хирургическое лечение хронического билиарного панкреатита// Российско-германский симпозиум "Хирургия поджелудочной железы на рубеже веков": Тезисы докладов.- Москва, 2000. С.12-13.
- Воротынцева Н.С., Воротынцев Г.Ф., Митихина И.В. Ультразвуковая дифференциальная диагностика образований поджелудочной железы у больных с хроническими заболеваниями пищеварительной системы//Анналы хирургической гепатологии. Ц1999. — Т 4. — № 2. Ц С. 150.
- Данилов М.В., Федоров В.Д. Хирургия поджелудочной железы. Ц М.: Медицина, 1995. Ц 512 с.
- Евтихов Р.М., Журавлев В.А., Шулутко А.М. и др. Механическая желтуха. Хронический панкреатит. — Иваново, 1999. Ц 256 с.
- Кунцевич Г.И., Журенкова Т.В., Степанова Ю.А. Значение комплексного ультразвукового исследования в диагностике хронического панкреатита// Российско-германский симпозиум "Хирургия поджелудочной железы на рубеже веков": Тезисы докладов.- Москва, 2000. С.82-83.
- Курыгин А.А., Нечаев Э.А., Смирнов А.Д. Хирургическое лечение кист поджелудочной железы. — Санкт-Петербург, 1996. — 142 с.
- Портной Л.М., Араблинский А.В. Лучевая диагностика заболеваний поджелудочной железы//Российский журнал гастроэнтерологии, гепатологии, колопроктологии. Ц 1994. — № 4. Ц С.99-105.
- Сакович М.Н. Диагностика и лечение хронических болезней поджелудочной железы. Ц Минск, 1999. Ц 152 с.
- Beger H.G., Buchler M., Ditschuneit H., Malfertheimer P. Chronic pancreatitis. — Berlin-Heidelberg-New York, 1990.- 574 s.
- Byrne R.L., Gompertz R.H., Venables C.W. Surgery for chronic pancreatitis: a review of 12 years experience// Ann. R. Coll. Surg. Engl. Ц 1997. ЦVol. 6. Ц В. 405-409.
- Gerolami R., Giovannini M., Laugier R. Endoscopic drainage of pancreatic pseudocysts guided by endosonography// Endoscopy. Ц 1997. — Vol. 2. Ц В. 106-108.



